【治疗】大出血的治疗原则是在积极抢救休克的同时进一步查明出血原因,随时按可能存在的病因做必要的检查和化验。一般是尽可能以非手术方法控制出血,纠正休克,争取条件确定病因诊断及出血部位,为必要的手术做好准备。除按照一般原则抢救休克外,大出血的抢救尚须从下列四方面考虑:
1.镇静疗法 巴比妥类为最常用的镇静剂。吗啡类药物对出血效果较好,但须注意对小儿抑制呼吸中枢的危险性。应用冬眠合剂(降温或不降温方法),对严重出血患儿有保护性作用。但应特别注意对休克或休克前期的患儿的特殊抑制作用,一般镇静剂均可使休克患儿中枢衰竭而致死亡,因此应先输液、输血、纠正血容量后,再给镇静剂。使用冬眠快速降温常可停止出血,延长生命,有利于抢救。
2.输液、输血疗法 等量快速输液、输血为抢救大出血的根本措施。一般靠估计失血量,以半小时内30~50ml/kg速度加压输入。输完第一步血后测量血压如不升,可再重复半量为第二步,以后可再重复半量(20~30ml/kg),直至血压稳定为止。一般早期无休克之出血,可以输全血,有利于预防继续出血;晚期有休克时,应先输碱性等渗液及低分子右旋糖酐后再输全血,以免增加血管内凝血的机会。血红蛋白低于60g/L(6g%)则需输全血。一般输血输液二份后多即可纠正休克,稳定血压。如仍不能升压,则应考虑出血不止而进行必要的止血手术。大量出血有时较难衡量继续出血的速度、肠腔内存血情况及休克引起心脏变化等。血容量是否已恢复,是否仍需输血输液,可借助于中心静脉压的测定。静脉压低,就可大量快速加压输血(液)每次20~30ml/kg,以后再测静脉压,如仍低则再输血或输液,直至动脉压上升,中心静脉压正常为止。如果动脉压上升而中心静脉压仍低,则需再输一份,以防血压再降,休克复发。如静脉压过高,则立刻停止静脉输血,此时如估计血容量仍未补足,动脉压不升,则应改行动脉输血或输液,一份血(液)量仍为20~30ml/kg。同时根据周围循环情况使用多巴胺、654-2,山莨菪碱等血管舒张药,根据心脏功能迅速使用速效强心剂,如西地兰或毒毛旋花子甙等,使心脏迅速洋地黄化。这样可以比较合理地控制输血量、心脏与动静脉活动情况。
3.止血药的应用 一般是从促进凝血方面用药。大出血,特别是曾使用大量代血浆或枸橼酸血者,同时给予6氨基己酸为宜(小儿一次剂量为1~2g,静滴时浓度为6氨基己酸2g溶于50ml葡萄糖或生理盐水中);也可用对羧基苄胺,其止血作用与前药相同,但作用较强,每次100mg可与生理盐水或葡萄糖液混合滴入。一般止血剂如安得诺新(5岁以下2.5mg/次,5岁以上5~10mg/次)肌注,以减少小出血点渗血。新生儿出血宜使用维生素K1(10mg)肌注。出血患儿准备进行可能导致一些损伤的检查或手术以前,注射止血敏(250mg)可减少出血。疑有其他凝血病或出血病者,按情况使用相应药物如凝血酶原。疑为门脉压高而出血者,可注射垂体后叶素5~10单位,以葡萄糖水稀释滴入。疑为幽门溃疡出血者,可静脉注射阿托品0.05mg/kg,或山莨菪碱等类似药物。局部用药如凝血酶及凝血质,中药云南白药等均可口服或随洗胃注入胃内;引起呕吐者,则应避免口服。
4.止血术 对有局限出血病灶者,首先考虑内窥镜检查同时止血,一般食管、胃、十二指肠及胆道出血均可鉴别,并能进行必要的处理。如无内窥镜条件,或患儿不能耐受内窥镜。最可靠的止血术是外科手术止血。但外科手术需要一定的条件,最起码的条件是出血部位的大致确定,从而决定手术途径及切口的选择。至少要区别食管出血或胃肠出血,以决定进行开胸或开腹探查。使用气囊导尿管或三腔气囊管,成人用管也可用于小儿,但需根据食管的长度,适当减短食管气囊上方的长度,以防压迫气管。在止血的同时还可对出血部位进行鉴别。经鼻(婴儿可经口)插入胃中,吹起气囊,拉紧后将管粘在鼻翼上或加牵引,使压住责门,而把胃与食管分隔成两室。然后以另一鼻孔将另一导尿管插入食管,用盐水冲洗(注意小量冲洗,以免水呛入气管)。如果食管内无出血,则可很快洗清。如果冲洗时仍有不同程度的出血,则可判断为食管(静脉曲张)出血.
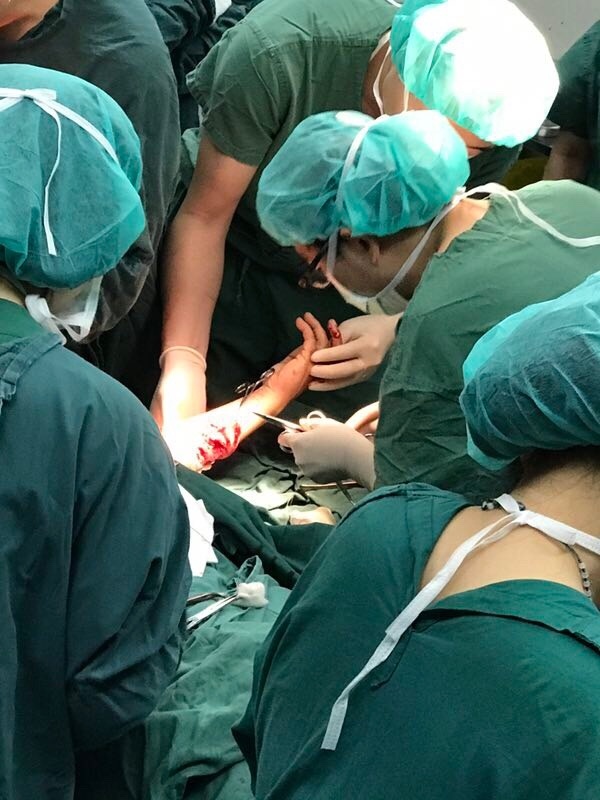
查完食管后,还可再经过该管的胃管冲洗,如能很快冲洗成清水,则可说明胃内无出血。如始终有鲜血洗出,则不能排除胃、十二指肠段出血,则需开腹探查胃、十二指肠(切开探查)包括胆道、胰腺。屈氏韧带下用肠钳闭合空肠后冲洗。如果洗胃证明出血不在胃、十二指肠,则可直接探查小肠。小肠出血一般透过肠壁可以看到,但大量出血时,常不易看出原出血灶,则需采取分段夹住肠管后穿刺冲洗肠腔的办法(图42-21)。每米一段,逐段检查出血灶。任何一段发现出血不止,再将该段肠管又分为三段夹住,每段0.33m。如仍不能找到明确的出血点,可以切除该出血肠管。如事先考虑有直肠肛门出血的可能(如血管瘤、内痔及息肉脱落),则应于术前先行乙状镜检查,以明确诊断,必要时填塞直肠,因开腹不易探查直肠以下部位(图42-22)。
一般消化道大出血,绝大多数可经非手术治疗而止血,当呕血、便血停止,排出正常黄色大便,或留置胃管的吸出物已无血时,应立即检查大便及胃液有无潜血。如潜血阳性,则应抓紧时间试行下列两项诊断检查。 (1)吞线试验:在0.5~1m长粗白丝线的一端扎一小鱼肝油胶囊,使患儿吞下,另端牢固粘在口角上,24小时后慢慢拉出白线(轻拉,以免损伤粘膜出现假阳性),则可见线之近端一半为白色,远端一半为黄色(胆汁染成)中间如有红色血染迹,则可推测病变所在,然后再以钡餐证实。线上若未发现红色血染迹,可将该线剪成数段,分别作潜血检查,以确定或排除上消化道出血。 (2)双腔肠减压管试验:以双腔气囊肠减压管经鼻插入胃,抽出胃液检查潜血,如果阴性则等待双腔管进入十二指肠后,吹起气囊,拉回至幽门,将外端暂时粘在鼻翼上,再抽十二指肠液及胆汁(分四部分)查潜血,如均为阴性,则松开鼻翼上的固定,并向管上涂油,使管可以自由随肠蠕动而渐渐进入肠的下段。每小时抽一次肠液检查潜血,任何部位潜血阳性,则立刻将管固定于鼻翼,同时向管内注入少量稀钡浆进行造影,以明确双腔管停留的部位及出血的可能病变(特别注意憩室或肿瘤的存在),作为将来开腹进行根治手术的参考。 出血停止后,一般情况恢复,条件许可时,应再做如下检查:①钡餐X线检查:若怀疑为上消化道出血,如食管静脉曲张、胃及十二指肠溃疡,可行上消化道钡餐X线检查。对小肠病变如美克尔憩室、肠重复畸形等的诊断多无帮助。②钡灌肠:怀疑结肠病变多可采用,如结肠息肉、肿瘤、溃疡性结肠炎等。③乙状结肠镜检:可发现直肠及乙状结肠病变,达到诊断及治疗目的,如发现息肉后可行摘除术。④纤维内窥镜检查:胃、十二指肠镜可诊断与治疗胃、十二指肠