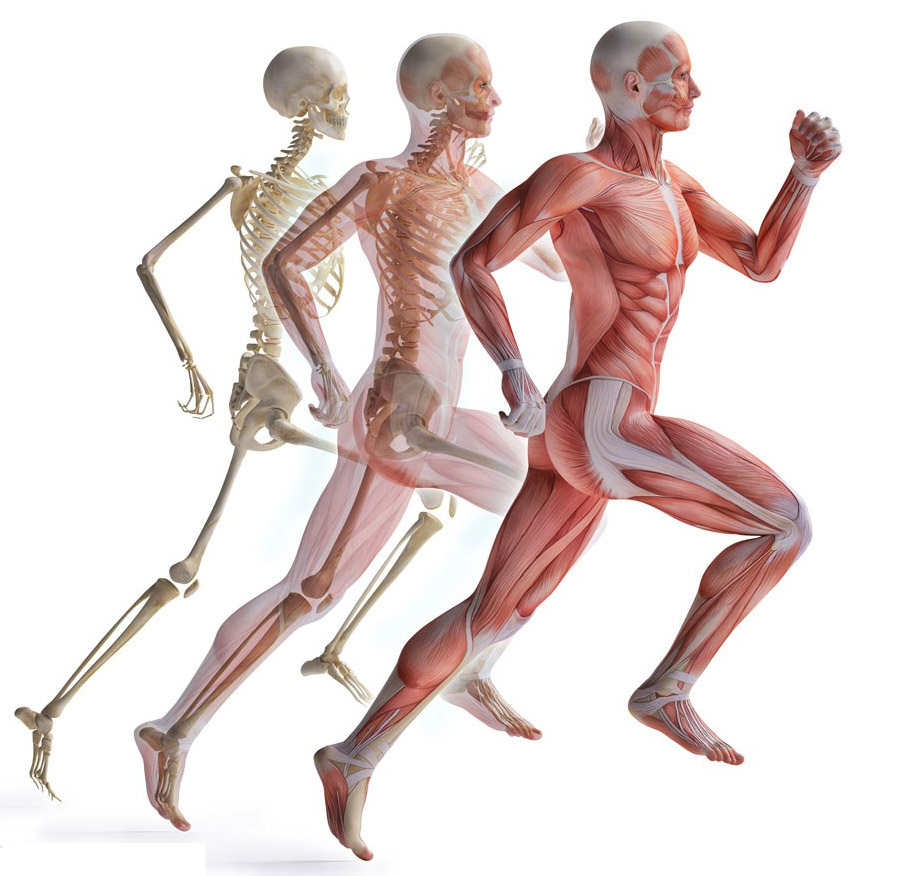
慢性阻塞性肺疾病(COPD)合并呼吸衰竭是呼吸内科临床上最常见的使用机械通气的原因,但目前应用中多有不妥或不尽人意处。COPD合并呼吸衰竭时病情复杂,支气管-肺部感染、气道阻塞、呼吸肌疲劳、多脏器功能不全等交错存在。如何更加合理、经济、有效地运用机械通气,是需要认真加以考虑和探索的问题[1,2]。经多年的临床实践和研究,我们认为在有效抗感染等综合治疗的基础上,从以下几个方面对机械通气策略加以改进,可以在比较大的程度上使COPD急性发作合并呼吸衰竭的治疗发生改观。
一、COPD合并呼吸衰竭的上机指征
一般而言,宜早上,指征相对放宽。对于COPD合并呼衰病例,很难有一个截然的标准或“点”来决定是否需使用机械通气。作出决定的主要依据是病情的动态变化,即患者近期通气功能及肺部感染的变化趋势。若经一般积极治疗后病情仍不缓解或有进一步的加重,则应及时应用包括机械通气在内的有效手段阻断和纠正通气不良、呼吸肌疲劳和痰液引流不畅等关键的病理生理环节,迅速使病情进入相对缓解状态。若在病情的发展阶段不能有效地加以控制而至更严重的状态,则会显著地增加治疗的复杂性和难度并对预后造成不良影响。
对于感染严重,气道分泌物多的病例宜使用建立人工气道后接机械通气的方法,即所谓有创性机械通气。采用建立人工气道的方法有利于痰液的充分引流并可保证通气效果。对于感染不很严重,气道分泌物较少而呼吸肌疲劳问题突出的患者,亦可考虑采用无创性的经鼻口罩或鼻罩机械通气。目前认为,早期应用无创通气对于改善呼吸肌疲劳,进而促进通气功能和提高咯痰能力有积极作用。
二、COPD病例机械通气模式的选择和参数的调节
对于COPD病例使用机械通气,一个很重要的原则就是“帮助而不是替代”,也就是只要病人有一定程度的自主呼吸,即宜采用辅助通气模式,并在综合病情好转后降低机械通气的支持水平,逐渐增加患者自主呼吸承担通气负荷的比例。辅助模式下由自主呼吸触发一定方式的机械通气,病人呼吸肌辅助做功,这样可以使患者的自主通气能力得到锻炼和恢复,为以后较早和较顺利地撤机做好准备。辅助模式主要包括同步间歇强制通气(SIMV)、压力支持通气(PSV)、同步间歇强制通气+压力支持通气(SIMV+PSV)、双相气道正压(Biphasic Positive Airway Pressure , BIPAP)、比例辅助通气(PAV)等。其中应用SIMV+PSV和PSV模式已有较多的实践经验并受到提倡。特别是PSV能够在吸气发生、吸气流速和目标容量、呼气发生三个方面均与病人协调,从通气力学角度其做功较为生理,为较好的辅助模式,上机早期即可考虑应用或与低频率SIMV同用,以利及时动员自主呼吸功能。BIPAP和PAV属于探索中模式,已初步显示了一定的临床应用前景。
COPD时气道阻力增加和肺顺应性减低,呼气时间常数延长,普遍存在呼气不完全、气体陷闭、肺动态过度充气状态和内源性呼气末正压,故在呼吸机调节时应注意尽可能加长呼气时间,促进呼气,具体办法包括增加吸气流速 、调整吸气波形、缩短屏气时间、扩张支气管、排除呼气阀功能障碍、必要时镇静病人、选用大口径气管导管(内径不宜低于7.5mm)等;在监测气道峰压和平台压,保证不使其增加的前提下,适量加用一定的外源性呼气末正压,可以帮助降低吸气触发阈值、减少内源性呼气末正压所引起的吸气功耗增加,促进自主呼吸和机械通气之间的协调及病人的舒适性;为避免吸气末肺容积过高,潮气量不宜过大,应使气道平台压低于30cmH2O, 呼吸频率最好限于20次/分,至于此通气水平时的动脉血二氧化碳值,只要维持于缓解期水平或略高,动脉血pH值不低于7.30即可。
COPD病例上机后应时时考虑撤机问题和拔管的可能性。可每天行T-管或低水平PSV试验,以发现每一个可能的机会。下述早期拔管的方法应视为COPD机械通气策略中的重要改进。
三、关于以无创性机械通气辅助COPD病例早期拔管撤机的策略:
引起COPD病例发生严重呼吸衰竭而需使用机械通气的原因主要有两个:一个是支气管-肺部感染加重;另一个是COPD急性发作期气道阻塞加重,并且原已处于疲劳状态的呼吸肌因负荷加重、感染中毒、酸碱失衡、电解质紊乱等而致功能恶化,出现通气泵衰竭。以上两个方面既是COPD病例上机的原因,也是对COPD病例撤机的主要影响和考虑因素。以往在COPD上机后,短期内往往可以控制感染,但由于气道阻塞状态和呼吸肌疲劳,自主通气功能尚不能满足机体需要,仍需依靠机械通气,使机械通气的时间延长,而在延长的机械通气过程中,由于存在人工气道,易于发生呼吸机相关肺炎(VAP),使治疗过程发生反复,撤机过程亦发生反复和延迟,甚至造成呼吸机依赖状态。
实际上,在建立人工气道有效地引流痰液及合理地应用抗生素后,支气管-肺部感染往往可以较为迅速地在三至五天的时间内得到控制,临床上表现为痰液量减少、黏度变稀、痰色转白,体温下降,白细胞计数降低,胸片上支气管-肺部感染影消退,此阶段我们可称之为“肺部感染控制窗”(Pulmonary Infection Control Window, PIC window)。感染控制窗的出现意味着患者的主要矛盾已经集中于通气功能不良,气道分泌物引流的问题已经退居次要位置,我们只要采取能够改善患者通气,特别是解决呼吸肌疲劳的问题即可稳定并进一步改善病情。这种判断使我们想到是否可以在肺部感染控制窗出现后及时拔除气管内导管,改用经鼻口罩或经鼻罩应用无创性机械通气来辅助通气,而由于及时地拔除了人工气道,可望有效地避免经人工气道所致下呼吸道感染和呼吸机相关肺炎问题。
基于这种考虑,我们在北京朝阳医院呼吸加强医疗病房(RICU)中试行在上机后五天左右,一旦肺部感染控制窗出现后即拔除气管导管,然后改用无创性机械通气,继续帮助患者解决呼吸肌疲劳、通气不良的问题,并将这种方法与以前同样条件但继续使用经人工气道机械通气进行撤机的传统方法相对比。结果发现,采用无创方式帮助患者早期拔管的方法不但可以显著缩短使用有创机械通气的时间,其总的机械通气时间,即有创加无创通气的时间都明显地比以往的单纯应用有创机械通气的时间缩短,呼吸相关肺炎的发生率明显减少,病人耐受性好,撤机成功率高。由此也可以大大地缩短住ICU的时间和降低医疗费用 。
这种方式实际上是将支气管肺部感染和通气功能不全/呼吸肌疲劳这两大影响上机