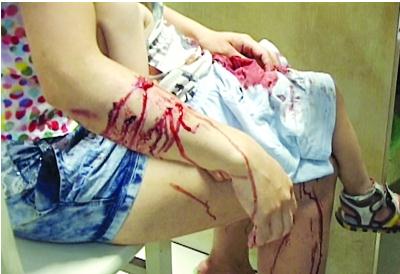
脓胸患者的诊疗体会
文章导读:
任何因素使胸膜腔内液体形成速度过快或吸收过缓,即产生胸腔积液,胸腔内因致病菌感染造成积脓称为脓胸,脓胸可分为早期的渗出阶段、纤维素性渗出阶段、脓胸机化阶段。但很多患者对胸膜炎症的警惕性较低,特别是症状轻微时,常常造成治疗的延误而没有给予适当的特异性治疗,造成进入脓胸机化阶段,从胸膜炎到脓胸有一定过程,应积极治疗,提高疗效。从上述的结果分析本组病例结核性86.3%,说明结核病是脓胸常见的原因,且部分病情较轻而忽视,导致进入脓胸机化阶段,内科治疗失败机会增加,细菌性脓胸由于症状明显,治疗较及时,但部分可能是治疗延误或失败导致病情加重所致。脓胸是指胸膜腔化脓性感染,其发生机制可能是肺淋巴管被炎性碎屑阻塞,微生物经此途径污染胸水形成脓胸;或肺部感染后终末支气管周围组织坏死和脓肿形成,直接扩散至胸腔而继发脓胸。其病理改变可分为渗出期、纤维素性脓胸期和机化期,临床上常无明显分期界限,大多病经临床确诊时,病变已发展至纤维素性脓胸期,经抗炎、多次胸穿抽脓或胸腔闭式引流难以达到满意疗效,治愈率仅60%~70%。
胸膜粘连紧密,使胸膜增厚、纤维化,长期压迫导致胸膜弹性降低,肺不能扩张,脓腔也无法得到消除,严重者只有通过“胸改”等手术治疗,利用胸壁肌肉内陷等办法消除脓腔以利愈合。胸腔冲洗对稀释脓液,加速脓液的排出,促进脓腔愈合效果明显。在冲洗液中加入抗生素对胸腔内感染直接进行局部抗感染治疗。双氧水可以对胸壁脓痂进行清洗处理以加快脓痂的脱落,减轻胸膜的厚度,促使肺早日复张,同时可以消除厌氧菌的感染,效果较好。
鼓励患者咳嗽、深呼吸、增加胸郭运动等促进肺复张,能尽快缩小脓腔范围。通过肺的运动,一方面不断挤出胸腔中的脓液,另一方面可使脏层胸膜上的脓痂脱落,减轻脏层胸膜纤维化的概率,有利于肺的复张及脓腔的消失。
对于病程较长,难于消除的大型脓腔,胸部影像表现为积液分隔、胸膜增厚、肺部浸润影,与治疗前比较继续扩大或无缩小迹象的患者。作者认为宜早采用胸膜剥脱、胸廓改良成形等手术消除胸腔,以促进早期愈合。
任何因素使胸膜腔内液体形成速度过快或吸收过缓,即产生胸腔积液,胸腔内因致病菌感染造成积脓称为脓胸,脓胸可分为早期的渗出阶段、纤维素性渗出阶段、脓胸机化阶段。脓胸半数以上继发于肺部感染。多为脓毒败血症细菌进入淋巴管污染胸水或肺部炎症直接向胸膜腔扩散所致。随着高效抗生素的不断问世,肺炎导致的急性脓胸明显减少,但在边远地区仍发生。脓液未能及时全部排出,导致肺、膈肌的舒张受限和毒素的吸收而出现持续高热、胸痛等。
急性脓胸微创扩清术适应证:1经正规内科治疗>2周症状未见好转或恶化者。2经穿刺冲洗、置管引流效果不佳,残留脓液、脓腔者。3大量积脓且黏稠者。4多房性脓腔或胸腔内囊性积液者。5肺不张或肺膨胀不全者。6有支气管胸膜瘘者。
早期行急性脓胸微创扩胸术的优点:1清除脓液,减少毒素吸收,降低患儿消耗。2此时肺表面形成的纤维板脆、软、薄且粘连疏松,易于剥离,出血少。3消除脓腔,促使肺早期复张,低肺功能损害。4应用器械操作减少对周围组织的污染。5操作相对容易,可以采用小切口,因此对正常组织损伤小,且切口较为隐蔽。6明显缩短病程,减轻患者经济负担。
行急性脓胸微创扩胸术应特别注意:
1术中避免挤压患肺防止分泌物进入对侧支气管而引起窒息。
2麻醉师在手术中要及时吸痰,如采用支气管插管,需在手术允许时及早将支气管插管退至气管内,行双肺通气。
3小儿对出血较敏感,要适时输血、补液。
4如果发生复张性水肿,不拔除气管插管,立即向患者支气管内注入无水酒精1~2ml,进行机械通气,加用PEEP,同时给以药物治疗。
5术后多给予拍背,促其排痰,必要时鼻导管吸痰或气管切开吸痰。
6生命体征平稳后半卧位,清醒后坐位,利于胸腔内渗液,气体从闭式引流管中排出。
7体温正常1周后停用抗生素。