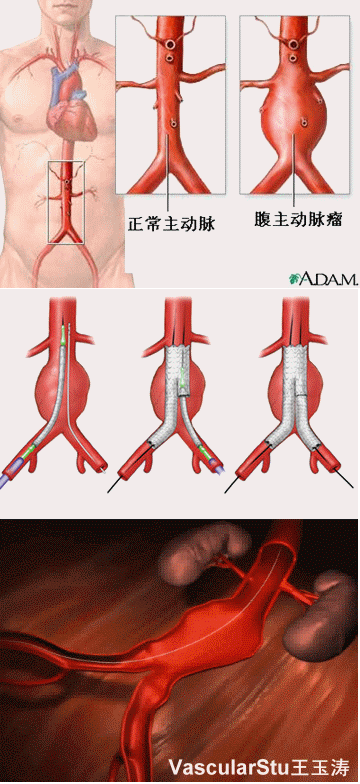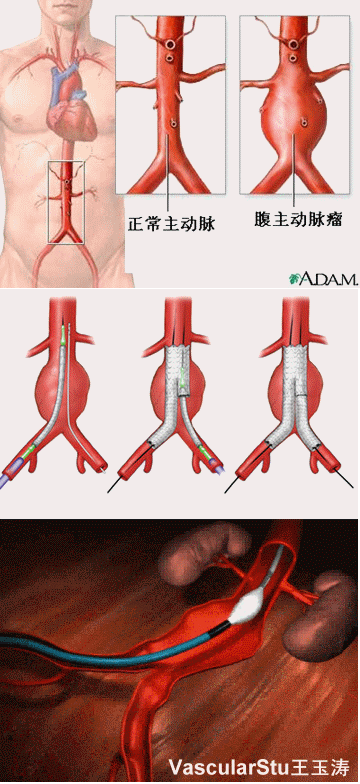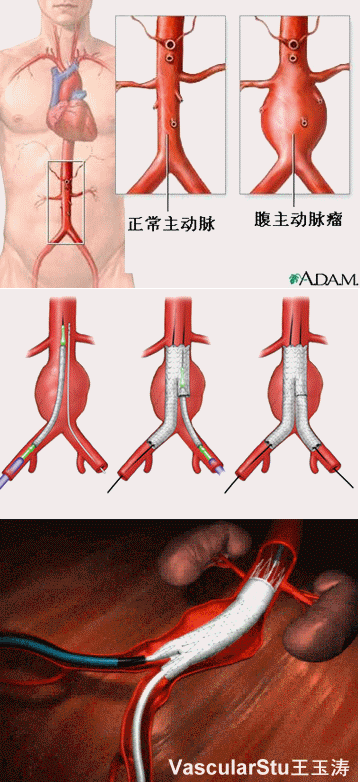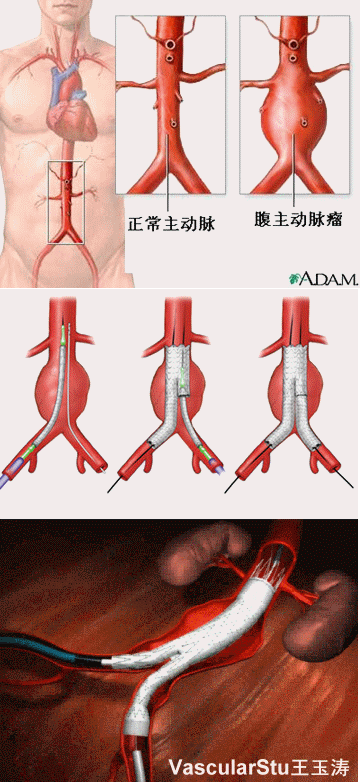
浙江大学医学院附属一院(浙医一院)和附属儿童医院携手合作,成功将一例先天性胆道闭锁9月龄婴儿母亲的部分活体肝移植于患儿体内,术后1月患儿各项实验室检查均已正常。
患儿出生不久即全身皮肤黄染,附近医院诊断为“新生儿黄疸”。3个月时,患儿高热不退,皮肤黄染加深,浙大医学院附属儿童医院诊断为先天性胆道闭锁,胆汁性肝硬化。为改善患儿症状,该院为其施行了Kasai缓解术(胆肠内胆汁引流术),即将患儿的肝门与空肠吻合,使胆汁从肝脏引出,排入空肠。术后患儿大便转黄,黄疸有所改善,但胆汁性肝硬化已不可逆转,胆道感染一直无法控制。只有进行肝脏移植,患儿才有可能获治。患儿母亲同意将自己的部分肝脏移植给患儿。浙医一院院长郑树森等为患儿实施手术。
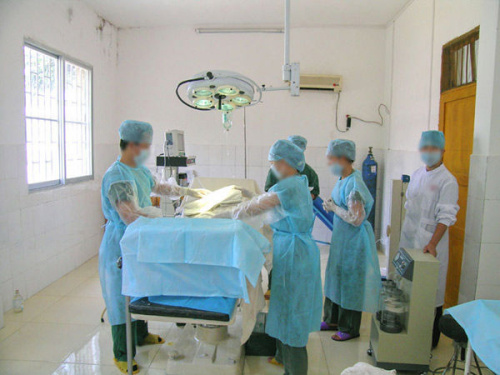
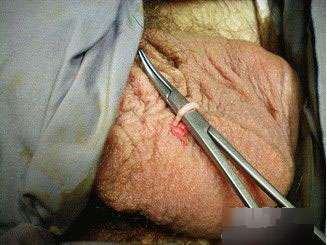
整个手术分取肝与肝移植两步进行。取肝时既要保证切下的左外叶绝对完整(约占全肝的1/6),具有良好的功能,又要避免其余肝组织的损伤。术者术前对左外叶的肝动脉、门静脉、胆管、肝静脉进行了准确的定位,供肝切取手术非常顺利。切除患儿病肝比预料中艰难得多。其质地十分脆弱、肿大,且上次手术造成了广泛的粘连。但在术者的努力下,逐步分离出患儿肝门部胆管、肝动脉、门静脉,上下腔静脉等,切除了病肝,共用7小时。然后开始活体肝植入,由于成人肝内血管管腔口径与婴儿不同,加上胆肠内引流导致术后广泛粘连,给肝植入时重建肝血管及胆道带来重重困难。近17小时后手术成功完成。
术后,在严密监护下,患儿顺利度过感染关。至记者发稿时患儿未出现排斥现象。患儿已能正常进食,肝功能完全正常,体重较术前明显增加。患儿母亲术后3天即下床活动。