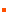�������ڷ�չ�й�����Ϊ���������緶Χ�ڣ�ÿ�������500000λ��Ů��Ϊ��������250000λ��Ů�����ڹ�����������֤��֤����ʹ�ù���ͿƬ���Խ��ͷ����ʺ������ʡ���������Σ�����ذ�������Ϊ�磬������£��Է������¶࣬��ᾭ���������£���ĸ�����������Դ�������ʷ��Ŀǰ��������Ϊ����ͷ��״������HPV���DZ�������Ҫ�²�ԭ����������80~85%Ϊ��״ϸ�������ٰ������۰��ֱ�ռ15%��3~5%������������Ҫ֢״����������������Ѫ���Խ����γ�Ѫ��������������ڻ�����ǻ��������ʹ��ͬʱ�����з��䵽��֫��������ʹ�����������֢״�������֣�������֣���ζ�ż����������ڻ��չ�ڡ�����������֢�ܲ�һ�£������ǹ�������ȥ������ͿƬ��������Ҳ�����ǹ������ֻ�ȫ���������ͻ��ɽ���������������档ֱ���������ʱ���ֹ��Խ����Զ��ת�ƣ��ر����������ܰͽ��ת����ζ�ż�����չ��III�ڻ�IV�ڡ�
����
����λ��: ���������ӹ�����Ͳ�λ������Բ���Σ���������ǰ�ϱ�������ͨ���������������������������������Դ������������ܡ��ܰ�����: �������ܰ�������ͨ�������ǰ������ܺ�����������;����������ܰͽ���ԣ����ڣ��տ�-�����£������⣬��ǰ�������ܰͽᡣ���������ܰͽ���ת�ƵĴμ��ܰͽᡣת�Ʋ�λ: �����Զ��ת�Ʋ�λ�������������ݸ��ܰͽᣬ�Լ��κ�����
�ٴ��������ڡ�
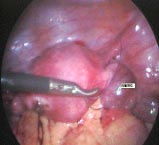
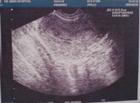
�������ķ����������ٴ���������ˣ�Ӧ�ö����л��߽�����ϸ���ٴ���飬�����һ���о����ҽ���������½��С��ٴ����ڲ��ܸı䡣�����Ƕ�һ�����ڴ�������ʱ�����ý�����ڱ𡣿��������µļ��ַ������м�飺��������������������ɦ�Σ���ǻ����������ֱ����������������Ӱ���Լ��κ�����X��顣�������а���ֱ�������ۣ����Խ��л�����֯ѧ��顣�к����س�Ҳ���ٴ�����ֶΡ�������Ӧ�������ԵĽ���һЩ�����飬���ܰ���Ӱ��������Ӱ��������Ӱ����ǻ����������CT��MRI������ָ�����а�������������Щ����ֶβ����ռ����Խ���Ľ���Ҳ��һ�£�������Щ�����������Ϊ�����ٴ����ڵĻ�����ɨ�����¶Կ����ܰͽ����ϸ�봩�̣�FNA��Ҳ��ʧΪָ�����Ƶ���Ч�ֶΡ�
��.���������ڡ�
�������ƺ���֯�����Ϳ��Էdz�ȷ������������Χ��������ܸı��ٴ����ڣ��������������������IJ������ڡ�TNMϵͳ���ʺ����������IJ������ڡ������Dz����ɻ����й㷺�����Թ�����ʱ����ʱ��������ӹ��г������������������Ϊ�ٴ����ڣ�Ҳ���ܽ�������ͳ�ƣ����ɽ���ֿ����档
�����еĸ�������һ����������Ϲ�������Ӧȷ�����ڣ��������ı���ڡ�
ֻ�н����ϸ���ٴ����ڣ����ܱȽ��ٴ��Ͳ�ͬ���Ʒ����Ľ����
�ٴ�ʵ��ָ��
.1.������Ƥ�ڲ�����������CIN��/ԭλ��
�����������Ʒ������������ƴ˼��������Ʒ�ʽ���������س��������������ӣ������������г��������������绷���л��䵶�С������������Ŀ���dzɹ���ȥ�����䣬������Ů�Ի�Ҫ�������ٶԽ����������ܵ�Ӱ�졣���������������CIN�����س̶ȺͲ���λ�ú�Ƚ������������ˡ�